Par Dre Dominique Meyer
 Depuis le début de ma pratique, je ne cesse d’entendre la clientèle me demander si on opère les cataractes au laser. Pendant toutes ces années nous devions expliquer en clinique qu’une cataracte ne s’opérait pas au laser, qu’il fallait utiliser une sonde à ultrasons et justifier sans cesse la supériorité de cette technologie…
Depuis le début de ma pratique, je ne cesse d’entendre la clientèle me demander si on opère les cataractes au laser. Pendant toutes ces années nous devions expliquer en clinique qu’une cataracte ne s’opérait pas au laser, qu’il fallait utiliser une sonde à ultrasons et justifier sans cesse la supériorité de cette technologie…
Depuis l’automne 2012, ce rêve est enfin devenu réalité! En 2012, la compagnie Alcon a mis sur le marché un laser femtoseconde, le LenSx®, entièrement dédié à la chirurgie de la cataracte.
Cette révolution technologique transformera sous peu l’univers de ce micro monde chirurgical. En effet, grâce à ce laser, l’intervention de la main humaine prend moins de place lors d’une procédure, la précision est inégalable et les risques de complications deviennent encore plus minimes.
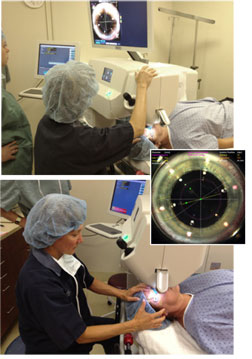
Le LenSx permet de procéder à l’incision principale et à l’incision secondaire sans bistouri. Il fabrique une capsulotomie parfaite du diamètre désiré à tout coup, fragmente le noyau en quatre ou six morceaux et brise le cœur du cristallin en ramollissant les noyaux durs. De plus, le laser femtoseconde permet de faire des incisions cornéennes relaxantes pour la correction de l’astigmatisme, ce qui est impossible à reproduire avec autant de précision à l’aide d’une lame diamant. Selon les cas, cette procédure dure entre 40 et 60 secondes.
Cette opération est tout à fait sans douleur et la collaboration des patients est plutôt facile à obtenir. Après cette première étape du processus chirurgical, le patient est entré dans la salle d’opération proprement dite. Le chirurgien en est déjà à l’étape d’aspirer les fragments de noyau et le cortex avec le phacoémulsificateur. La lentille intraoculaire est ensuite injectée dans l’œil opéré et l’intervention est complétée.
En clinique privée, les patients ont rapidement adopté cette technologie, avec plus de 80 % de conversion au femtoseconde dans ma première année de chirurgie de la cataracte au laser. Les patients adorent l’idée qu’aucune lame ne fera d’incisions sur leur œil; le laser rassure et apaise les plus craintifs.
Le femtoseconde permet également plus de précision quant au résultat réfractif post-opératoire. En effet, la capsulotomie étant toujours bien ronde et d’un diamètre fixe, de 5,3 mm dans mon cas, la position effective de l’implant dans l’œil est toujours la même, ce qui améliore grandement la prévisibilité du résultat réfractif. Manuellement, le diamètre et la forme de la capsulotomie obtenue par capsulorhexis varient beaucoup trop d’un cas à l’autre, pour assurer cette constance de la position de l’implant dans l’œil. En effet, un implant va se positionner trop postérieurement si la capsulotomie est petite, puisque le rebord de la capsule antérieure du cristallin va repousser celui-ci plus en arrière et créer ainsi une hypermétropie résiduelle. Inversement, une capsulotomie trop grande fera bomber l’implant vers l’avant et ainsi entraînera une myopie. On sait qu’un déplacement de l’implant de 1 mm engendrera une erreur de trois dioptries. Un déplacement minime de 300 um créera donc carrément une erreur de résultat d’une dioptrie. On comprend aisément qu’avec le degré d’exigence de nos patients en 2014, il est impératif d’obtenir le meilleur résultat réfractif pour éviter de gérer des insatisfactions post-opératoires.
Le laser femtoseconde entraîne également une sécurité accrue pour le chirurgien et pour le patient lorsqu’il s’agit de cataractes très denses ou hypermatures. En effet, les cataractes très denses sont souvent plus à risque d’engendrer une rupture de la capsule postérieure, en raison de manœuvres nécessairement plus importantes lors de la chirurgie. Le LenSx procède à la fragmentation du noyau et à son ramollissement sans aucune tension sur la capsule. Le travail devient alors beaucoup plus facile pour le chirurgien et diminue considérablement les risques de morbidité peropératoire.
Le laser femtoseconde présente donc une foule d’avantages pour la clientèle et s’implantera progressivement au pays. Le mouvement est déjà bien enclenché au Canada avec une dizaine de lasers déjà installés et fonctionnels.
Seule ombre au tableau, les coûts faramineux reliés à cette avancée technologique. Vous connaissez tous le cul-de-sac dans lequel le Québec se trouve actuellement quant à ses dépenses dans le domaine de la santé. Comment le gouvernement pourra-t-il donner accès à ce progrès sans grever davantage son budget ? Je n’ai malheureusement pas la compétence pour répondre à cette question… jusqu’où sommes-nous prêts à payer pour l’excellence ? Je vous laisse réfléchir à ce débat philosophique.